Trombo
- «Coágulo» e «coágulo de sangue» redirixen aquí.

Un trombo,[1] tamén chamado coágulo de sangue, é o produto final da coagulación do sangue. Nun trombo distinguimos dous compoñentes: un agregado de plaquetas e eritrocitos e unha masa enguedellada de filamentos da proteína fibrina unidos por enlaces cruzados. As plaquetas e eritrocitos forman un tapón na zona lesionada nas primeiras fases da hemostase e despois fórmase a rede de fibrina. A substancia que constitúe o trombo denomínase ás veces crúor.[2] Un trombo é unha resposta natural e sa a unha lesión que afecta aos vasos sanguíneos, que pretende parar unha hemorraxia, pero pode ser daniña en caso de trombose, cando o coágulo obstrúe a circulación sanguínea en vasos que están sans.
Na microcirculación pola rede de finos capilares do sistema circulatorio, poden formarse microcoágulos que obstrúen o fluxo sanguíneo. Isto pode causar diversos problemas que afectan especialmente os alvéolos pulmonares, orixinando unha redución na subministración de oxíxeno. Os microoágulos son unha característica dalgúns casos de COVID-19 grave e de COVID persistente.[3]
Os tombos murais son trombos que están adheridos ás paredes de vasos sanguíneos grandes ou das cámaras do corazón.[4] Onde máis frecuentemente se atopan é na aorta, a arteria máis grande do corpo.[4] Poden restrinxir o fluxo sanguíneo pero xeralmente non o bloquean totalmente. Teñen unha aparencia vermello-cincenta con liñas alternantes claras e escuras (chamadas liñas de Zahn), que representan bandas de leucocitos e eritrocitos (máis escuras) atrapadas entre capas de fibrina.[5]
Clasificación
[editar | editar a fonte]Os trombos clasifícanse en dous grandes tipos dependendo da súa localización e a cantidade relativa de plaquetas e eritrocitos.[6] Os dous principais grupos son:
- Trombos arteriais ou trombos brancos, caracterizados por un predominio de plaquetas.
- Trombos venosos ou trombos vermellos, caracterizados por un predominio de eritrocitos.
Microcoágulos
[editar | editar a fonte]Na microcirculación os capilares poden quedar entupidos por microcoágulos, que impiden o fluxo sanguíneo polos capilares. Isto pode ser un especial problema nos alvéolos pulmonares, onde afectan á oxixenación do sangue, e en casos graves de COVID-19 e COVID persistente.[3]
Trombos murais
[editar | editar a fonte]Os trombos murais son trombos que están pegados ás paredes dos grandes vasos sanguíneos ou das cámaras cardíacas.[4] Onde son máis frecuentes é na aorta, na maior parte dos casos na aorta descendente e en menos casos no arco aórtico e aorta abdominal.[4] Aínda que normalmente non bloquean o fluxo sanguíneo completamente, poden restrinxilo bastante. Os trombos murais non se encontran xeralmente en vasos que xa están danados pola aterosclerose.[5]
Un trombo mural pode afectar unha cámara do corazón. Cando se encontran no ventrículo esquerdo adoitan ser o resultado dunha complicación dun ataque ao corazón. Neste caso o trombo pode separarse da parede da cámara, ser transportado polo sangue a través das arterias ata que acaba por bloquear algún outro vaso sanguíneo noutra parte do corpo.[4] Teñen un aspecto vermello-cincento con liñas claras e escuras alternantes (liñas de Zahn), que representan bandas de leucocitos e eritrocitos (máis escuras) entre capas de fibrina.
Causa
[editar | editar a fonte]
A tríade de Virchow describe a patoxénese da formación de trombos:[7][8]
- Lesión endotelial. Dano no endotelio (superficie interior dos vasos sanguíneos), que causa a activación e agregación das plaquetas;
- Entre as causas comúns están: traumas, fumar, hipertensión arterial, ateroma.
- Cambios hemodinámicos (estase, turbulencia). A estase sanguínea promove un maior contacto entre as plaquetas e factores de coagulación e o endotelio vascular. Se hai unha circulación sanguínea rápida nos vasos (por exemplo, por unha taquicardia) e estes teñen danos no endotelio, iso crea un fluxo desordenado (turbulencia) que pode levar á formación dunha trombose;[9]
- Causas comúns da estase son calquera que leve a unha prolongada inmobilidade e unha redución do fluxo sanguíneo como: traumas/fracturas óseas e viaxes en avión longos.
- Hipercoagulabilidade[10] (tamén chamada trombofilia; calquera trastorno do sangue que predispoña á trombose);
- Causas comúns son: cancro (leucemia), mutación no factor V de coagulación (factor V de Leiden), que impide a inactivación do factor V, o que orixina un incremento da coagulabilidade.
A coagulación intravascular diseminada caracterízase pola formación de microtrombos moi estendida pola maioría de vasos sanguíneos.[11] Isto débese ao excesivo consumo de factores de coagulación e á subseguinte activación da fibrinólise usando todas as plaquetas e factores de coagulación dispoñibles no corpo. O resultado é a necrose hemorráxica e isquémica de tecidos e órganos. Causas son a septicemia, a leucemia aguda, o shock circulatorio, as picaduras de serpes, as embolias graxas por ósos rotos ou outros traumas graves. A coagulación intravascular diseminada pode darse en mulleres durante o embarazo. O tratamento implica o uso de plasma conxelado fresco para recuperar o nivel de factores de coagulación e plaquetas no sangue e de heparina para previr a formación de máis trombos.[12][13]
Fisiopatoloxía
[editar | editar a fonte]
Un trombo ocorre cando o proceso hemostático, que normalmente ocorre en resposta a lesións, é activado nun vaso non lesionado ou con lixeiras lesións. Un trombo nun vaso grande diminuirá o fluxo sanguíneo a través dese vaso (denominado trombo mural). Nun vaso sanguíneo pequeno, o fluxo sanguíneo pode quedar completamente cortado (o que se denomina trombo oclusivo), o que ten como resultado a morte do tecido regado por ese vaso. Se un trombo se desprende e flota libremente polo sangue, considérase un émbolo (hai outros tipos de émbolos á parte do formado por coágulos, como os émbolos de graxa). Se un destes émbolos queda atrapado nun vaso sanguíneo estreito, bloquea o fluxo de sangue e denomínase tromboembolismo. Os embolismos, dependendo da súa localización específica, poden causar efectos máis significativos, como accidentes cerebrovasculares, ataques cardíacos ou mesmo a morte.[14]
Algunhas das condicións que incrementan o risco de formar coágulos de sangue son: fibrilación auricular (unha forma de arritmia cardíaca), operacións de substitución de válvulas cardíacas, un infarto de miocardio recente, períodos longos de inactividade (ver trombose venosa profunda), e deficiencias nas capacidades de coagulación do sangue xenéticas ou relacionadas con outras doenzas.[15]
Formación
[editar | editar a fonte]A activación das plaquetas ocorre cando se producen lesións que danan o endotelio dos vasos sanguíneos, expoñendo o encima factor VII, unha proteína que circula polo sangue, ao factor tisular, que é unha proteína codificada no xene F3. A activación das plaquetas podería causar unha fervenza de reaccións que finalmente levarían á formación de trombos.[16] Este proceso está regulado pola tromborregulación.
-
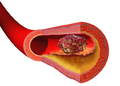
Ilustración que mostra a formación dun trombo sobre unha placa arterial.
-
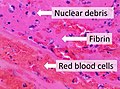
Preparación microscópica dun trombo fresco, mostrando residuos nucleares nun fondo de fibrina e eritrocitos.
Prevención
[editar | editar a fonte]Os anticoagulantes son fármacos utilizados para a prevención da formación de coágulos sanguíneos, que reducen o risco de accidente cerebrovascular, ataque ao corazón e embolismo pulmonar. A heparina e a warfarina utilízanse para inhibir a formación e crecemento de trombos existentes; o primeiro deles úsase para a anticoagulación aguda, mentres que o segundo úsase para a anticoagulación a longo prazo.[8] O mecanismo de acción da heparina e a warfarina son diferentes porque actúan sobre diferfentes vías da fervenza de coagulación.[17] A heparina funciona uníndose e activando o encima inhibitor antitrombina III, un encima que actúa inactivando a trombina e o factor Xa.[17] En contraste, a warfarina actúa inhibindo a vitamina K epóxido redutase, un encima necesario para a síntese de vitamina K dependente dos factores de coagulación II, VII, IX e X.[17][18] O tempo de sangrado con terapia de heparina e warfarina pode medirse por medio do tempo parcial de tromboplastina e do tempo de protrombina, respectivamente.[18]
Tratamento
[editar | editar a fonte]Unha vez que se formou o coágulo, poden usarse outros fármacos para promover a trombólise e que se desfaga o coágulo. A estreptoquinase, un encima producido por bacterias estreptocócicas, é un dos fármacos trombolíticos máis antigos.[18] Esta substancia pode administrarse por vía intravenosa para disolver os coágulos de sangue en vasos coronarios. Porén, a estreptoquinase causa un estado fibrinolítico sistémico e pode orixinar problemas de hemorraxias. O activador do plasminóxeno tisular (tPA) é outro encima que promove a degradación da fibrina dos coágulos pero non a do fibrinóxeno libre.[18] Este fármaco fabrícano bacterias transxénicas e converte o plasminóxeno no encima que disolve os coágulos plasmina.[19] Investigacións recentes indican que o tPA podería ter efectos tóxicos no sistema nervioso central. En casos de accidente cerebrovascular grave, o tPA pode cruzar a barreira hematoencefálica e entrar no fluído intersticial, onde incrementa a exotoxicidade, e pode chegar a afectar a permeabilidade da barreira hematoencefálica,[20] e causar hemorraxias cerebrais.[21]
Hai tamén algúns anticoagulantes que proceden de animais e disolven a fibrina. Por exemplo, Haementeria ghilianii é unha samesuga da selva do Amazonas que produce un encima con propiedades anticoagulantes chamado hementina nas súas glándulas salivares.[22]
Prognose
[editar | editar a fonte]A formación de trombos pode ter un destes catro resultados: (1) propagación, (2) embolización, (3) disolución e (4) organización e recanalización.[23]
- A propagación dun trombo ocorre en dirección ao corazón e implica a acumulación adicional de plaquetas e fibrina. Isto significa que é anterógrada nas veas e retrógrada nas arterias.
- A embolización ocorre cando o trombo se separa da parede vascular e móvese polo sangue, viaxando a outros sitios da vasculatura. Un émbolo venoso (formados maiormente na trombose de veas profundas das pernas) viaxará polo sistema circulatorio sistémico, chegará á parte dereita do corazón, e desde alí irá pola arteria pulmonar orixinando nos pulmóns un embolismo pulmonar. A trombose arterial resultante da hipertensión ou da aterosclerose pode orixinar un émbolo móbil que pode viaxar e entupir unha arteria ou arteriola augas abaixo de onde se formou. Isto significa que se poden producir infartos cerebrais ou de miocardio ou pode ser afectado calquera outro órgano.
- A disolución ocorre cando os mecanismos fibrinolíticos desfán o trombo e o fluxo sanguíneo queda restaurado no vaso. A isto poden axudar os fármacos fibrinolíticos como o activador do plasminóxeno tisular (tPA) en casos de oclusión da arteria coronaria. A mellor resposta aos fármacos fibrinolíticos prodúcese un par de horas despois, antes de que a rede de fibrina do trombo se formase completamente.
- A organización e recanalización implica o crecemento de células de músculo liso, fibroblastos e endotelio dentro do trombo rico en fibrina. Se a recanalización avanza proporciona canles de tamaño capilar a través do trombo para que poida haber unha continuidade do fluxo sanguíneo por todo o trombo, pero pode que non restaure un fluxo suficiente de sangue para as necesidades metabólicas dos tecidos que están augas abaixo.[7]
Notas
[editar | editar a fonte]- ↑ Definicións no Dicionario da Real Academia Galega e no Portal das Palabras para trombo.
- ↑ Diccionario Galego de Termos Médicos. Real Academia de Medicina e Cirurxía de Galicia. Consellería de Educación e Ordenación Universitaria. Santiago de Compostela. 2002. Páxina 190.
- ↑ 3,0 3,1 Pretorius E, Vlok M, Venter C, Bezuidenhout JA, Laubscher GJ, Steenkamp J, Kell DB (agosto de 2021). "Persistent clotting protein pathology in Long COVID/Post-Acute Sequelae of COVID-19 (PASC) is accompanied by increased levels of antiplasmin". Cardiovasc Diabetol 20 (1): 172. PMC 8381139. PMID 34425843. doi:10.1186/s12933-021-01359-7.
- ↑ 4,0 4,1 4,2 4,3 4,4 Singh, Davinder P.; Basit, Hajira; Malik, Ahmad; Mahajan, Kunal (5 de novembro de 2021). "Mural Thrombi" (en inglés). Consultado o 11 de febreiro de 2022.
- ↑ 5,0 5,1 Karaolanis G, Moris D, Bakoyiannis C, Tsilimigras DI, Palla VV, Spartalis E, Schizas D, Georgopoulos S (agosto de 2017). "A critical reappraisal of the treatment modalities of normal appearing thoracic aorta mural thrombi". Ann Transl Med 5 (15): 306. PMC 5555985. PMID 28856146. doi:10.21037/atm.2017.05.15.
- ↑ "Thrombus Formation - Virchow's triad & Types of Thrombi". www.thrombosisadviser.com. Bayer AG. Consultado o 20 de marzo de 2020.
- ↑ 7,0 7,1 Kumar, Vinay; Abbas, Abul; Aster, Jon (2014). Robbins & Cotran Pathologic Basis of Disease (9th ed.). Philadelphia, PA: Elsevier. ISBN 9781455726134. OCLC 879416939.
- ↑ 8,0 8,1 "Venous thromboembolism (VTE) | McMaster Pathophysiology Review". www.pathophys.org (en inglés). Arquivado dende o orixinal o 03 de novembro de 2018. Consultado o 2018-11-03.
- ↑ Kushner, Abigail; West, William P.; Pillarisetty, Leela Sharath (2020). Virchow Triad. StatPearls (Treasure Island (FL): StatPearls Publishing). PMID 30969519. Consultado o 2020-06-18.
- ↑ Ataga KI (10 de maio de 2020). "Hypercoagulability and thrombotic complications in hemolytic anemias". Haematologica 94 (11): 1481–1484. PMC 2770956. PMID 19880774. doi:10.3324/haematol.2009.013672.
- ↑ "Disseminated Intravascular Coagulation | NHLBI, NIH" (en inglés). www.nhlbi.nih.gov. Consultado o 20 de decembro de 2017.
- ↑ "Disseminated Intravascular Coagulation (DIC) - Hematology and Oncology". Merck Manuals Professional Edition (en inglés). setembro de 2016. Consultado o 20 de decembro de 2017.
- ↑ Levi, M (2007). "Disseminated Intravascular Coagulation". Critical Care Medicine 35 (9): 2191–2195. PMID 17855836. doi:10.1097/01.CCM.0000281468.94108.4B.
- ↑ Marieb, Elaina N. (2010-01-01). Human Anatomy and Physiology (11th ed.). Pearson.
- ↑ Mayo Clinic blod clots
- ↑ Furie, Bruce; Furie, Barbara (2008). "Mechanisms of Thrombus Formation". The New England Journal of Medicine 359 (9): 938–49. PMID 18753650. doi:10.1056/NEJMra0801082.
- ↑ 17,0 17,1 17,2 Harter, K.; Levine, M.; Henderson, S. O. (2015). "Anticoagulation Drug Therapy: A Review". The Western Journal of Emergency Medicine 16 (1): 11–17. PMC 4307693. PMID 25671002. doi:10.5811/westjem.2014.12.22933.
- ↑ 18,0 18,1 18,2 18,3 Whalen, Karen; Finkel, Richard S.; Panavelil, Thomas A. (2015). Lippincott Illustrated Reviews: Pharmacology (6th ed.). Philadelphia: Wolters Kluwer. ISBN 9781451191776. OCLC 881019575.
- ↑ Saladin, Kenneth S. (2012). Anatomy & Physiology: The Unity of Form and Function (6th ed.). New York, NY: McGraw-Hill. p. 710. ISBN 978-0-07-337825-1.
- ↑ Fredriksson, L.; Lawrence, D. A.; Medcalf, R. L. (2016). "TPA modulation of the blood-brain barrier: A unifying explanation for the pleiotropic effects of tPA in the CNS?". Seminars in Thrombosis and Hemostasis 43 (2): 154–168. PMC 5848490. PMID 27677179. doi:10.1055/s-0036-1586229.
- ↑ Medcalf, R. (2011). "Plasminogen activation-based thrombolysis for ischaemic stroke: the diversity of targets may demand new approaches". Current Drug Targets 12 (12): 1772–1781. PMID 21707475. doi:10.2174/138945011797635885.
- ↑ Budzynski, A. Z. (1991). "Interaction of hementin with fibrinogen and fibrin". Blood Coagulation & Fibrinolysis 2 (1): 149–52. PMID 1772982. doi:10.1097/00001721-199102000-00022.
- ↑ Kumar, Vinay; et al. (2007). Robbins Basic Pathology (8th ed.). Philadelphia: Saunders/Elsevier. ISBN 978-1-4160-2973-1.